Que é a prostatite? Discutiremos as causas, os métodos de diagnóstico e tratamento nun artigo dun médico, un urólogo con 28 anos de experiencia.
Definición de enfermidade. Causas da enfermidade
Prostatite é un proceso inflamatorio do tecido da próstata, acompañado de dor na parte inferior das costas, perineo ou rexión pélvica, así como perturbacións no funcionamento do tracto urinario inferior.

A glándula próstata (próstata) pertence ao sistema reprodutivo masculino. Está situado diante do recto, baixo a vexiga e rodea a uretra (uretra). É por iso que, cando a glándula próstata se inflama, fai presión sobre a uretra, o que posteriormente leva a varios problemas de micción. A función principal da próstata é a produción de secreción (fluído), que forma parte do esperma e dilúea para garantir a motilidade do esperma normal.

As condicións patolóxicas da glándula próstata, como o cancro ou a hiperplasia benigna, son máis frecuentemente detectadas en pacientes maiores. A prostatite é diferente porque afecta aos homes de todos os grupos de idade, pero a maioría das veces a enfermidade ocorre en homes en idade reprodutiva (do 8 ao 35% dos casos).
A prostatite ocorre con máis frecuencia na práctica dun urólogo. Pode ocorrer de súpeto (agudo) ou gradualmente, e as súas manifestacións poden ser constantes e duradeiras (crónicas). A forma crónica é moito máis común que a forma aguda. A prostatite crónica ocupa o quinto lugar entre os vinte diagnósticos urolóxicos principais.
A prostatite pode ser unha enfermidade independente ou combinada con hiperplasia prostática benigna e cancro de próstata. Nos últimos anos, houbo unha diminución da incidencia de prostatite na poboación masculina: se en 2012 a taxa de incidencia foi de 275 por 100 mil poboación, entón en 2017 a incidencia primaria foi de 203 por 100 mil poboación.
Causas do desenvolvemento da prostatite Hai bacterianos (infecciosos) e non bacterianos (non infecciosos). Prostatite infecciosa É máis común en machos menores de 35 anos. A maioría das veces, esta forma da enfermidade é causada por microorganismos gramnegativos, especialmente Enterobacter, Escherichia coli, serración, pseudomonas e proteus, así como infeccións de transmisión sexual, como o gonococo debido a mycobilia, etc. Tuberculose. Na prostatite bacteriana crónica, o rango de patóxenos é máis amplo e pode incluír patóxenos atípicos. Cómpre lembrar que a prostatite bacteriana crónica é unha enfermidade polietiolóxica, é dicir, pode ter varias causas.
Factores que contribúen ao desenvolvemento da inflamación na glándula próstata:
- infeccións de transmisión sexual;
- estados de inmunodeficiencia;
- biopsia de próstata;
- manipulacións e operacións invasivas;
- estilo de vida;
- diarrea, estreñimiento;
- contactos homosexuais;
- cambio frecuente de parellas sexuais;
- Estilo de vida sedentario, etc.
Prostatite crónica non bacteriana diagnostícase en pacientes que se queixan de dor crónica na zona da próstata, pero non se detectou neles patóxenos infecciosos (bacterianos). A pesar de numerosos estudos, a causa deste tipo de prostatite crónica non se entende completamente, pero hai algúns factores que poden causar o seu desenvolvemento:
- aumento da presión prostática;
- dor muscular na zona pélvica;
- trastornos emocionais;
- trastornos autoinmunes (anticorpos que se supón que loitan contra a infección ás veces, por algún motivo, atacan células da próstata);
- actividade física;
- vida sexual irregular;
- Levantamento de pesos, etc.
Nalgúns casos, pode producirse prostatite despois de procedementos transuretrales como cateterización uretral ou cistoscopia, así como despois da biopsia transrectal da próstata.
Aínda que non se estableceu definitivamente a verdadeira incidencia de varios tipos de prostatite, ofrécese os seguintes datos:
- A prostatite bacteriana aguda representa aproximadamente o 5-10% de todos os casos de prostatite;
- prostatite bacteriana crónica - 6-10%;
- prostatite crónica non bacteriana - 80-90%;
- prostatite, incluída a prostatodia (trastornos neurovegetativos da función da próstata) - 20-30%.
Se notas síntomas similares, consulte co seu médico. Non se auto -medicase: é perigoso para a túa saúde.
Síntomas de prostatite
Todas as formas de inflamación A glándula próstata, ademais da asintomática, está unida pola presenza dos seguintes síntomas:
- dor na rexión lumbar;
- sensacións de molestias durante a peristalsis intestinal;
- dor no perineo ou na zona pélvica;
- trastornos no tracto urinario inferior.
Os principais síntomas do tracto urinario inferior en presenza de prostatite:
- desexo frecuente de orinar;
- dificultade para orinar, é dicir, un fluxo débil e a necesidade de "tensión";
- dor ardente ou a súa intensificación ao orinar.
En homes con diagnosticados prostatite bacteriana aguda Hai dor na área pélvica e síntomas da disfunción do tracto urinario, como a micción frecuente e a retención urinaria. Isto pode levar ao desenvolvemento de manifestacións sistémicas como febre, calafríos, náuseas, vómitos e malestar. A prostatite bacteriana aguda caracterízase por un forte inicio da enfermidade cun cadro clínico claro. Esta é unha enfermidade grave.
Homes con diagnosticados prostatite bacteriana crónica Notan síntomas periódicos que cera e diminúen. Durante a exacerbación, obsérvanse dor e molestias. A dor localízase principalmente na base do pene, arredor ou por riba do ano. A dor tamén pode producirse xusto por encima do óso púbico ou na parte inferior das costas, estendéndose ao pene e aos testículos. A defecación tamén se fai dolorosa. Ás veces desenvólvense signos de infección das partes inferiores do sistema urinario: dor de queima e micción frecuente, desexo frecuente. Estes síntomas pódense confundir cos da prostatite bacteriana aguda, pero normalmente ten un inicio repentino, calafríos, febre, debilidade, dor en todo o corpo, na parte inferior das costas e tamén nos xenitais, a micción frecuente e dolorosa, a dor durante a eyaculación. Se notas tales síntomas, debes consultar inmediatamente a un médico.
Se o exame moderno estándar non estableceu que a dor crónica é causada por un proceso patolóxico na glándula da próstata, estamos a tratar con prostatite crónica non bacteriana, que tamén se chama Síndrome da dor pélvica crónica (O termo usouse desde 2003). En presenza de síndrome da dor pélvica crónica, a calidade de vida dun home redúcese significativamente, xa que esta síndrome leva ás veces a varios trastornos psicolóxicos e sexuais:
- aumento da fatiga;
- sensación de desamparo;
- disfunción eréctil;
- dolorosa eyaculación;
- dor despois do coito, etc.
Con prostatite non bacteriana crónica/síndrome da dor pélvica crónica, hai unha sensación de molestias ou dor constante na parte inferior das costas, a maioría das veces na base do pene e arredor do ano, perturbador durante polo menos 3 meses. As sensacións dolorosas localízanse nun "órgano obxectivo" ou varios órganos pélvicos. Na maioría das veces, con esta forma de prostatite, a dor localízase na glándula próstata (46%).
En prostatite crónica, os trastornos sexuais teñen unha serie de características. En primeiro lugar, todos os compoñentes da función copulativa (sexual) dun home son perturbados en diferentes graos: libido, erección, exaculación. En segundo lugar, os trastornos sexuais prodúcense principalmente en individuos cunha longa (máis de 5 anos) historia da enfermidade. En terceiro lugar, a disfunción sexual é a miúdo o motivo principal para visitar a un médico.
O 30% dos pacientes que padecen prostatite crónica nota a disfunción eréctil, debido ao factor psicogénico: unha percepción catastrófica da enfermidade.
Os síntomas da prostatite prodúcense polo menos unha vez na vida no 50% dos homes.
Patoxénese da prostatite
O mecanismo de desenvolvemento da prostatite é polifacético e moi complexo. Moitos factores participan no seu desenvolvemento. A maioría dos casos de prostatite bacteriana aguda son causadas por unha cascada de procesos desencadeados por unha infección uretral ascendente ou refluxo intraprostático (fluxo de orina).
A penetración de microorganismos na glándula próstata é posible a través da ruta ascendente (a través da uretra) ou transrectamente pola vía linfática. A diarrea e o estreñimiento asociadas a unha violación da función de barreira do recto considéranse un factor provocador da prostatite crónica. Non obstante, o mecanismo de penetración de microorganismos na próstata aínda non está precisamente establecido.
O trastorno urinario con prostatite pode ser consecuencia de:
- aumentando o ton de músculos lisos da uretra prostática debido ao aumento da actividade dos receptores adrenérxicos;
- Ampliación da próstata ou estreitamento da uretra, o que leva a un fluxo de orina turbulento, obstrución da saída da vexiga e refluxo intraprostático.
Posteriormente, hai unha violación da drenaxe dos conductos da próstata, estancamento de secrecións de próstata, edema, activación da cascada de ácido araquidónico, inflamación e isquemia. Fórmase un círculo vicioso de cambios patolóxicos.
Clasificación e etapas de desenvolvemento da prostatite
Hai 4 categorías principais (tipos) de prostatite.
- Prostatite bacteriana aguda (Categoría I).
- Prostatite bacteriana crónica (Categoría II).
- Prostatite/síndrome crónica non bacteriana dor pélvica crónica (categoría III). Pode ser inflamatoria (categoría III A) ou non inflamatoria (categoría III B).
- Prostatite inflamatoria asintomática. Prostatite histolóxica detectada por biopsia de próstata (categoría IV).
Prostatite bacteriana crónica, A diferenza picante, maniféstase en episodios recorrentes de exacerbación coa presenza ou ausencia de remisións completas entre eles. Os síntomas normalmente son menos graves que coa prostatite aguda.
Instituto Nacional de Clasificación do Instituto Americano de Saúde .
- Tipo i (prostatite bacteriana aguda) - Infección aguda da glándula próstata: os síntomas da enfermidade prodúcense de súpeto. Calafríos, febre, dor por todo o corpo, debilidade, dor na parte inferior das costas e xenitais, frecuente, micción dolorosa, dor durante a eyaculación. Os posibles síntomas da prostatite bacteriana aguda poden incluír sangue na orina e/ou fluído seminal. Raramente visto. Tratado efectivamente con antibióticos.
- Tipo II (prostatite bacteriana crónica) - infección crónica ou recorrente da glándula próstata: os síntomas son os mesmos que para a prostatite aguda, pero aparecen gradualmente e son menos pronunciados. Pódense necesitar varios cursos de terapia con antibióticos.
- Tipo III (Prostatite non bacteriana crónica e síndrome da dor pélvica crónica): Non hai evidencia de infección.
- Iii un tipo: A presenza de leucocitos na secreción de eyaculado/próstata/terceira porción de urina obtida despois da masaxe da próstata.
- III B TIPO: Ausencia de leucocitos na secreción de eyaculado/próstata/terceira porción de orina obtida despois da masaxe da próstata. Dor na parte inferior das costas e xenitais, o desexo frecuente de orinar, dificultade para orinar (a miúdo pola noite), arder ou micción dolorosa e exaculación. Representa preto do 90% de todos os casos de prostatite. Non hai causas coñecidas e non hai tratamentos probados clínicamente.
- Tipo IV (prostatite inflamatoria asintomática): Ás veces aumenta o número de leucocitos no sangue. Non se require ningún tratamento. Detectado durante a biopsia da próstata.
Os límites entre diferentes formas de prostatite son borrosos.
Complicacións da prostatite
Con danos inflamatorios na glándula próstata, os órganos próximos están implicados no proceso patolóxico: tubérculo seminal, glándulas de Cooper, vesículas seminais, uretra posterior. A infección pode penetrar simultaneamente na glándula próstata e nos seus órganos circundantes.
Vesiculite - Inflamación das vesículas seminais. A dor está localizada na zona da ingle e profundamente na pelve, irradiando ata o sacro. A dor normalmente é unilateral, xa que ambas as vesículas seminais están afectadas en diferentes graos. A vesiculite pode ser asintomática. A única queixa dos pacientes pode ser a presenza de sangue no seme. Tamén se observan pyuria periódica (pus na orina) e piospermia (pus no eyaculado).
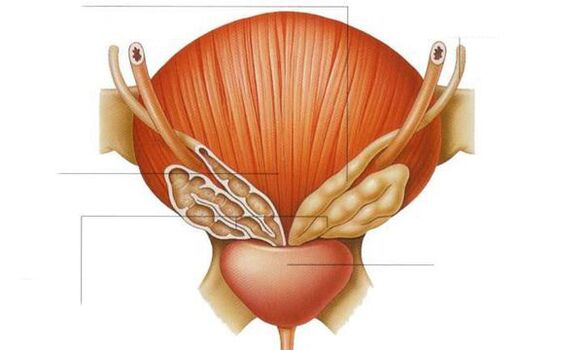
Uretrite posterior, coliculite (inflamación do tubérculo seminal). Con prostatite, a infección penetra no tubérculo seminal, isto explícase pola proximidade da glándula próstata aos conductos excretores.
Absceso de próstata. Os microorganismos patóxenos que causan prostatite tamén poden causar un absceso de próstata. Esta é unha enfermidade septica (bacteriana) grave, que vai acompañada de debilidade, febre, calafríos con sudoración pesada. Nalgúns casos obsérvanse trastornos de conciencia e delirio. O paciente require hospitalización.
Esclerose de próstata (fibrose). Esta é unha complicación tardía da prostatite, que se basea na substitución do tecido da próstata por cicatrices (dexeneración do tecido conectivo, é dicir, a esclerose), dando lugar a que a glándula diminúe, diminúe de tamaño e perde completamente a súa función. Por regra xeral, os síntomas escleróticos desenvólvense moito despois do inicio do proceso inflamatorio na glándula próstata.
Quistes de próstata. Estas formacións poden contribuír á formación de pedras na glándula próstata. Unha infección no quiste pode levar a un absceso de próstata. Non é difícil diagnosticar un quiste de próstata mediante ultrasonografía. Tamén se poden identificar mediante exame rectal dixital.
Pedras de próstata. Ocorren bastante a miúdo. As causas da enfermidade non son totalmente comprendidas, pero a maioría dos expertos coinciden en que xorden como resultado dun proceso inflamatorio a longo prazo na glándula próstata. As pedras poden ser solteiras ou múltiples, cun diámetro de 1 a 4 mm. As pedras grandes son raras. As pedras obstruen a glándula, facendo que a secreción se estancase nela, fórmanse a glándula para estirar e os quistes separados, que se infectan. Os pacientes con pedras de próstata teñen que tratar con dor constante no perineo. A dor esténdese na cabeza do pene e provoca un desexo frecuente de orinar, o que se fai difícil e doloroso.

Infertilidade.A prostatite crónica a longo prazo reduce principalmente a función motora do esperma, tornándoas completamente inmóbiles. Unha das consecuencias é unha interrupción na súa produción, a formación de espermatozoides inmaduros que teñen unha forma alterada anormalmente (e un número menor que antes).
Trastorno de eyaculación. A prostatite de todas as formas provoca disfunción sexual. Nun primeiro momento, os pacientes experimentan eyaculación prematura, tendo unha erección normal, que logo se debilita e o grao de orgasmo diminúe. A existencia a longo prazo de prostatite crónica contribúe a unha diminución da produción de hormonas sexuais masculinas e a un debilitamento da libido.
Disfunción eréctil. Describiuse unha asociación entre a prostatite crónica/síndrome da dor pélvica crónica e a disfunción eréctil. Este trastorno é especialmente doloroso para os homes.
Diagnóstico de prostatite
A aparición dos primeiros signos de inflamación da glándula próstata require unha consulta inmediata cun médico. O urólogo descartará moitas enfermidades que teñen manifestacións similares e determinará a que categoría (tipo) pertence á enfermidade. Antes de escoller o tratamento, o especialista realizará os exames necesarios e ofrecerá someterse a probas de avaliación.
Que preguntas pode facer o médico?
Na cita, o médico aclarará definitivamente: a duración das manifestacións clínicas da enfermidade, a situación e a natureza da dor, por exemplo no perineo, escroto, pene e coxa interior; Cambios na natureza do esperma (presenza de pus e sangue).
Na cita, o urólogo pedirache que cubra cuestionarios especiais, un deles é o índice de síntomas de prostatite crónica.
O paciente debe facer preguntas ao médico Sobre que probas e estudos haberá que facer, como prepararse para eles, que tratamento planea prescribir e onde podo obter máis información sobre a enfermidade.
O diagnóstico da prostatite bacteriana crónica establécese cando os síntomas duran polo menos tres meses.
O exame incluirá:
- Exame rectal dixital da glándula para determinar o grao de ampliación da próstata e a súa coherencia.
- Análises de secreción de próstata, orina e/ou ejaculado.
- Detección de infección urogenital.
- Exame de ultrasóns do sistema urinario (riles, próstata, vexiga con determinación da orina residual).
- Estudo urodinámico.
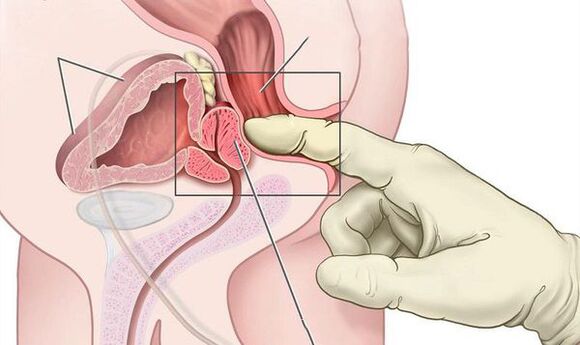
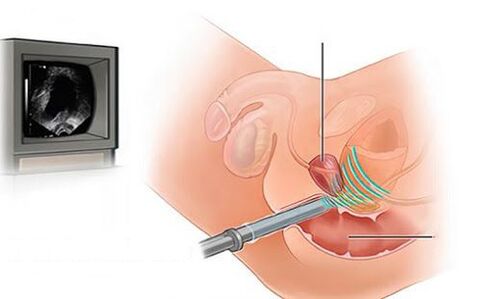
En casos de prostatite bacteriana aguda, o exame rectal dixital pode revelar unha glándula próstata inchada e dolorosa. A masaxe da próstata está contraindicada xa que pode levar a bacteremia e sepsis.
A proba máis importante ao examinar pacientes con prostatite bacteriana aguda é o cultivo de secrecións da próstata. Para determinar a categoría de prostatite crónica, aínda son métodos importantes a cultura cuantitativa e a microscopía de diferentes porcións de urina e secrecións de próstata obtidas despois da masaxe da próstata.
Androflor é un estudo completo da microbiocenose do tracto urogenital en homes mediante o método PCR. Permite determinar a composición cualitativa e cuantitativa da microflora. Usado para o diagnóstico e o seguimento do tratamento de enfermidades inflamatorias inflamatorias do sistema xenitourinario.
Despois de identificar a causa da enfermidade, o médico recomendará un curso de tratamento. Hai que lembrar que o uso de métodos estándar só no 5-10% dos casos é posible identificar unha infección, que en última instancia leva a prostatite.
Cal é a conexión entre a prostatite, o antíxeno específico da próstata (PSA) e o cancro de próstata
Medir os niveis totais de PSA e os niveis libres de PSA na prostatite non proporciona información de diagnóstico adicional. Sábese que no 60 e o 20% dos pacientes con prostatite bacteriana aguda e crónica, aumenta o nivel de antíxeno específico da próstata (PSA), respectivamente. Despois do tratamento, os niveis de PSA diminúen no 40% dos pacientes. A PSA non se considera un marcador específico para o cancro de próstata, xa que o seu nivel pode ser elevado na hiperplasia prostática benigna e na prostatite.
Tratamento da prostatite
O papel principal no tratamento da patoloxía é dado á terapia farmacéutica.
Tratamento con bloqueadores Alpha1
Os pacientes que se queixan de dificultades para orinar son prescritos bloqueadores de alfa1. Estes medicamentos axudan a facer a micción máis fácil e relaxar os músculos da glándula e vexiga da próstata. Algúns pacientes teñen medicamentos prescritos para baixar os niveis de hormonas, o que pode axudar a reducir a glándula e reducir o malestar. Os relaxantes musculares poden axudar a aliviar a dor causada por unha próstata inchada facendo presión sobre os músculos próximos. Se hai dor, os antiinflamatorios non esteroides poden axudar.
A terapia antibacteriana estándar na maioría dos casos non leva a unha redución do número de recaídas da enfermidade e, polo tanto, adoita empregarse un enfoque integrado e tamén prescrito medicamentos auxiliares: biostimulantes, extractos de varias plantas e insectos e os seus compoñentes biolóxicos, que poden estar na forma Supositorios rectais. A pesar do gran arsenal de medicamentos, a eficacia do seu uso segue sendo insuficiente.
Fisioterapia para o tratamento da prostatite
Para a prostatite crónica de categorías II, III A e III B, tamén podes usar métodos fisioterapéuticos:
- Masaxe da glándula próstata (próstata);
- terapia con láser;
- Hipertermia e termoterapia de microondas;
- estimulación eléctrica con correntes moduladas usando electrodos cutáneos ou rectais;
- Acupuntura (acupuntura).
A eficacia e seguridade destes métodos de tratamento aínda están en estudo. Tamén se usa para tratar a prostatitemétodos tradicionais, Por exemplo Hirudoterapia. Non se probou a eficacia e seguridade deste método para o tratamento da prostatite.
Administración de células nai
A terapia celular (inxeccións de células nai) no tratamento da prostatite hoxe é unha técnica prometedora que se atopa nas primeiras etapas do desenvolvemento. Polo momento, no que se refire á inxección de células nai na próstata, só podemos ter hipóteses sobre os seus mecanismos, así como datos empíricos obtidos por grupos separados de investigadores.
Tratamento cirúrxico da prostatite
Os métodos cirúrxicos úsanse só para tratar as complicacións da prostatite: absceso e supuración das vesículas seminais.
O tratamento da síndrome da dor pélvica crónica require unha consideración separada. A prostatite inflamatoria asintomática (categoría IV) non precisa ser tratada a menos que o paciente planea ter unha cirurxía de próstata. Neste caso, ao paciente recibe un curso profiláctico de terapia antibiótica.
Dieta e estilo de vida para a prostatite
Non é necesaria unha dieta especial para a prostatite, pero comer moitas verduras, carne magra e produtos lácteos mellorará a función intestinal. É importante consumir unha cantidade suficiente de fibra, alimentos ricos en vitamina E (xerme de trigo, aceite de millo, etc.), o azucre debe ser substituído por mel natural. A nutrición adecuada para a prostatite pode mellorar a función intestinal e reducir a probabilidade de recaer ou acelerar a recuperación. Recoméndase unirse a un estilo de vida saudable, beber máis fluídos e limitar a cafeína e o alcol.
Previsión. Prevención
A prostatite aguda avanza a miúdo ata a etapa crónica, incluso no caso dun tratamento oportuno e adecuado.
Non sempre é posible a recuperación completa, sen embargo, cunha correcta terapia consistente e seguir as recomendacións do médico, é posible eliminar o malestar e a dor. Independente Tratamento da prostatite na casa Pode ser perigoso e levar a complicacións.
Non se poden diagnosticar todos os casos de prostatite, pero hai unha serie de pasos que podes dar para intentar evitar que se produza a prostatite. Os mesmos pasos poden axudar a controlar os síntomas existentes:
- Beba máis fluídos. Beber moitos fluídos leva a unha micción frecuente, facilitando así a lixiviación de axentes infecciosos da parte prostática da uretra.
- Baleira a vexiga regularmente.
- Evite a irritación uretral. Limitar o consumo de cafeína, alimentos picantes e alcol.
- Reducir a presión sobre a próstata. Os homes que andan con frecuencia deben usar un asento dividido para reducir a presión na zona da próstata.
- Mantéñase sexualmente activo.














